Отделения
Определение.
Болезнь Паркинсона (БП) – хроническое заболевание головного мозга. Основные проявления (симптомы) заболевания связаны с уменьшением количества нервных клеток, вырабатывающих вещество дофамин. Дофамин участвует в передаче нервны импульсов для обеспечения нормальной двигательной активности. Недостаток дофамина в отделах мозга, участвующих в регуляции движений, является основной причиной замедленности и ограничения выполнения привычных движений.
Болезнь Паркинсона относится к первичному или идиопатическому паркинсонизму, который составляет 80-90 % от общего числа больных, имеющих синдром паркинсонизма. Вторичный паркинсонизм встречается значительно реже и составляет 10-15 %, например: сосудистый, лекарственный, токсический, постэнцефалитический, посттравматический, паркинсонизм при опухолях и гидроцефалии, на фоне метаболической энцефалопатии. Паркинсонизм в рамках нейродегенеративных заболеваний составляет 8-12 % (атипичный паркинсонизм, «паркинсонизм-плюс» - прогрессирующий надъядерный паралич, мультисистемная атрофия, болезнь диффузных телец Леви, кортикобазальная дегенерация).
Историческая справка.
Болезнь Паркинсона была описана около 200 лет назад (1817 год) английским врачом Джеймсом Паркинсоном в своем знаменитом «Эссе о дрожательном параличе», в котором обобщил результаты наблюдений за шестью пациентами. С тех пор БП была детально изучена, конкретизированы все её симптомы, однако портрет заболевания, составленный Дж. Паркинсоном, остается по-прежнему точным и ёмким.
Эпидемиология.
БП по распространенности занимает 4 место после деменции, эпилепсии, цереброваскулярной патологии у пациентов старшей возрастной группы. Таким образом, около 1-2% людей старше 65 лет страдают БП. В зависимости от того, в каком возрасте выявляются первые признаки БП, выделяют следующие формы: ювенильная форма – начало до 20 лет; раннее начало – до 40 лет; типичное начало – старше 60 лет.
Этиология.
Уже в течение многих лет обсуждается возможность генетической предрасположенности, но генетический фактор не всегда играет главную роль, т.к. на долю семейных форм паркинсонизма приходится всего около 5-10 %, в то время как спорадический паркинсонизм встречается в 80-90% случаев. Генетические факторы наибольшее значение играют при раннем начале заболевания, а в более поздней возрастной группе большее значение приобретают другие факторы, такие как инволюционные изменения в головном мозге и факторы внешней среды или токсические факторы.
Патогенез.
Патогенетическую основу БП составляет резкое уменьшение количества дофамина в черной субстанции и полосатом теле. Синтез дофамина происходит в телах дофаминергических нейронов, располагающихся в компактной зоне черной субстанции. Здесь он образуется в виде небольших пузырьков – гранул, которые по аксонам нигростиарных нейронов транспортируются к окончаниям аксонов в хвостатом ядре и скапливаются перед пресинаптической мембраной. Под влиянием приходящих нервных импульсов происходит выход квантов медиатора в синаптическую щель, который оказывает воздействие на дофаминергические рецепторы постсинаптической мембраны и вызывает её деполяризацию. Предполагается, что около 80% дофамина поглощается обратно в пресинаптическое пространство или инактивируется при помощи фермента КОМТ (катехол –О-метилтрансферазы) или МАО-В (моноаминооксидазы типа В). Наиболее вероятными механизмами повреждения нейронов при БП являются: окисдативный стресс; повышенное содержание ионов железа; выявлены специфичные ферментативные дефекты комплекса I дыхательной цепи в митохондриях черной субстанции; индукция процессов апоптоза, вследствие эксайтотоксического влияния глутамата и аспартата. Но реальный пусковой фактор этих процессов до конца не определен. Помимо дофаминергических нейронов черной субстанции при болезни Паркинсона дегенерации подвергаются и другие группы нейронов, в том числе нейроны дорсального ядра блуждающего нерва, нейроны обонятельной луковицы, норадренергические нейроны голубого пятна, серотонинергические нейроны ядер шва, холинергические нейроны ядра Мейнерта, а также нейроны коры больших полушарий и некоторые вегетативные сплетения. В силу этого, помимо дефицита дофамина, возникает дисфункция серотонинергических, норадренергических и холинергических систем. С поражением экстранигральных структур связаны такие проявления болезни, как аносмия, вегетативная недостаточность, депрессия, деменция.
Клинические проявления.
Болезнь Паркинсона начинается постепенно, медленно прогрессирует. От момента появления первых неспецифических (домоторных проявлений таких как: констипация, нарушения сна, потеря обоняния, депрессия, расстройство поведения в фазе быстрого сна) до основных двигательных симптомов проходит 10-15 лет. Первые двигательные симптомы БП появляются когда гибнет более 50 % нейронов черной субстанции, а снижение уровня дофамина составляет до 80 %.
| Премоторная симптоматика | Связь со структурами головного мозга | Стадия по Брааку |
| Констипация (запор) | Дорсальное ядро вагуса; нейроны брюшного сплетения. | 1 |
| Нарушение сна или потеря обоняния | Обонятельная луковица; переднее ольфакторное ядро | 1 |
| Депрессия | Голубоватое место, ядра шва. | 2 |
| Расстройство поведения в фазе быстрого сна (REM) | Дорзальная часть среднего мозга и мост; голубоватое место. | 2 |
| Акинезия | Черное вещество. | 3 |
Основными в клинической картине являются двигательные симптомы:
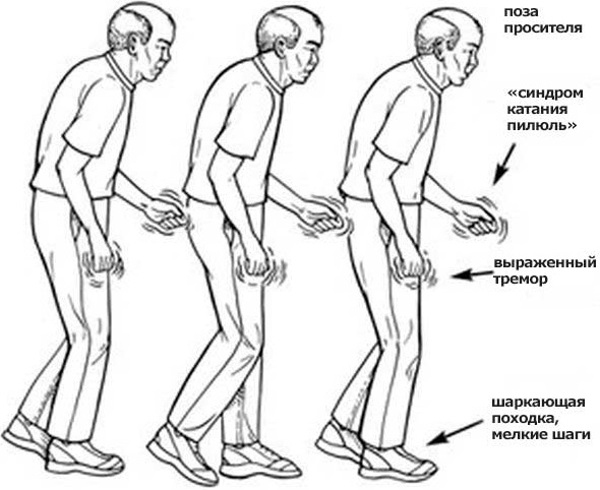
- Снижение двигательной активности (гипокинезия). Основные проявления гипокинезии – затруднения при выполнении «мелких» движений (застегивание пуговиц, завязывание шнурков, нарезка продуктов, чистка зубов); шаркающая походка, затруднения при поворотах в постели, вставании со стула; изменение речи (снижение модуляций и эмоциональной окраски голоса, который становится маловыразительным, монотонным, затухающим); изменение почерка – микрография (почерк становится мелким, буквы связаны, размер их уменьшается к концу предложения); амимия – маскообразное лицо, бедная мимика; «поза прсителя» - шея, туловище и конечности в суставах несколько согнуты, прижаты к туловищу; пропульсия, ретропульсия, латеропульсия – непреодолимое ускорение движения больного вперед, назад, в сторону при ходьбе или после легкого толчка, невозможность остановить начатое движение или изменить направление; ахейрокинез – отсутствие содружественных движений рук при ходьбе; парадоксальные кинезии – у больных, едва передвигающихся с посторонней помощью и лежачих - возможность быстрых движений (бегать, прыгать, вальсировать и т.д.) под воздействием эмоциональных факторов.
- Повышение мышечного тонуса (ригидность) – ощущается как «скованность», напряженность мышц (феномен «восковой куклы», феномен «зубчатого колеса» - возникают когда на ригидность накладывается тремор)
- 3. Тремор покоя (у 80% пациентов) по типу «скатывания пилюль», «счета монет» - ритмичное дрожание дистальных отделов рук, особенно пальцев, малой амплитуды и частоты, прекращающийся во время целенаправленных движений и исчезающий во время сна.
- Нарушение равновесия (постуральная неустойчивость)
БП проявляется клинически не только двигательными нарушениями, но и имеет целый спектр недвигательных проявлений, которые встречаются у всех пациентов независимо от возраста дебюта заболевания и стадии болезни:
- Когнитивные нарушения
- Аффективные нарушения (депрессия, тревога, апатия, обсессивно-компульсивный синдром)
- Поведенческие нарушения (пристрастие к азартным играм, компульсивный шоппинг, гиперсексуальность, булимия)
- Психические нарушения (галлюцинации, бред, делирий)
- Нарушения сна (инсомния, гиперсомния, парасомния)
Вегетативные нарушения при БП:
- Ортостатическая гипотензия
- Сальность покровов головы, повышенное образование ушной серы.
- Сиалорея
- Потливость
- Дистальный гипергидроз
- Нарушение мочеиспускания
- Запоры
- Вагоинсулярные кризы
Классификация.
Классификация болезни Паркинсона проводится по форме, стадии и темпу прогрессирования заболевания.
Формы заболевания. В зависимости от преобладания в клинической картине того или иного симптома выделяют следующие формы: смешанную (акинетико-ригидно-дрожательную), акинетико-ригидную и дрожательную. Смешанная форма выявляется в 60–70 % случаев болезни Паркинсона, акинетико-ригидная — в 15–20 % случаев болезни Паркинсона, дрожательная — в 5–10 % случаев болезни Паркинсона. По мере прогрессирования заболевания его форма может меняться.
Стадии заболевания. Общепризнанной является классификация стадий болезни Паркинсона, предложенная Hoehn и Yarh (1967):
1 стадия – Гемипаркинсонизм (односторонние проявления)
1,5 стадия – односторонние проявления с вовлечением аксиальной мускулатуры.
2 стадия – Двусторонние нарушения без нарушения равновесия.
2,5 стадия – Двусторонние нарушения с начальными проявлениями постуральной неустойчивости, но с самостоятельным восстановлением равновесия при толчковой пробе.
3 стадия – Двусторонние нарушения с присоединением постуральных нарушений.
4 стадия – Выраженные нарушения, но может стоять и ходить без посторонней помощи
5 стадия – полная инвалидизация. Больной прикован к постели или к инвалидному креслу.
Темп прогрессирования.
Выделяют три варианта темпа прогрессирования болезни Паркинсона (при условии адекватного лечения):
- быстрый темп прогрессирования, при котором смена стадий заболевания (первая — вторая или вторая — третья) происходит в течение 2 или менее лет;
- умеренный темп прогрессирования, при котором смена стадий происходит более чем за 2 года, но не более чем за 5 лет;
- медленный темп прогрессирования со сменой стадий более чем через 5 лет.
Диагностика.
В настоящее время для клинической диагностики болезни Паркинсона чаще всего используют критерии банка головного мозга Общества болезни Паркинсона Великобритании (A. Hughes et al., 1992).
Гипокинезия в сочетании не менее чем с одним из следующих симптомов:
- мышечная ригидность;
- тремор покоя с частотой 4-6 ГЦ;
- постуральная неустойчивость.
Критерии исключения болезни Паркинсона:
- повторные инсульты в анамнезе со ступенеобразным прогрессированием симптомов паркинсонизма;
- повторные черепно-мозговые травмы в анамнезе;
- энцефалит в анемнезе;
- окулогирные кризы;
- лечение нейролептиками на момент появления симптомов;
- семейный характер заболевания (более 1 родственника с аналогичным заболеванием);
- наличие длительной ремиссии;
- строго односторонняя симптоматика более 3 лет;
- паралич взора вниз;
- ранняя быстро прогрессирующая вегетативная недостаточность;
- мозжечковые знаки;
- рано развивающаяся деменция с нарушениями памяти, речи, праксиса;
- симптом Бабинского;
- наличие атрофии мозжечка или сообщающейся гидроцефалии на компьютерной томографии;
- отсутствие реакции на высокие дозы леводопы (при исключении мальабсорбции);
- контакт с токсическими веществами, вызывающими паркинсонизм.
Критерии, подтверждающие диагноз болезни Паркинсона (не менее 3):
- одностороннее начало;
- тремор покоя;
- прогрессирующее течение;
- сохранение асимметрии симптоматики с преобладанием на первоначально вовлеченной стороне;
- высокая эффективность препаратов леводопы (уменьшение симптомов на 70–100 %);
- выраженные хореиформные дискинезии, индуцированные леводопой;
- сохранение реакции на леводопу в течение 5 лет и более;
- продолжительность заболевания в течение 10 лет и более.
Дифференциальная диагностика болезни Паркинсона проводится со следующими заболеваниями: эссенциальный тремор, юношеский (ювенильный) паркинсонизм, лекарственный паркинсонизм, сосудистый паркинсонизм, прогрессирующий надъядерный паралич (синдром Стила — Ричардсона — Ольшевского), мультисистемная атрофия, болезнь диффузных систем Леви, гепатолентикулярная дегенерация.
Дополнительные методы исследования.
- Структурная нейровизуализация – КТ, МРТ – малоинформативны для диагностики БП и используются для исключения вторичного паркинсонизма.
- Функциональная нейровизуализация (ПЭТ с флюородопой, ОФЭКТ) возможность этих методов высока, т.к. позволяют выявить изменения дофаминового обмена за 4-6 лет до появления клинических симптомов, но в данный момент это является технически сложным и дорогим методом исследования, что не позволяет использовать его в рутинной практики для выявления БП.
- Транскраниальная сонография – выявляет повышенную гиперэхогенность черной субстанции, за счет повышенного содержания трехвалентного железа, которые выявляются у 80-90 % пациентов с БП.
- Обонятельные тесты (Пенсильванский тест) Обонятельная дисфункция это наиболее ранний домоторный признак БП. Наиболее часто используется это тест, если в клинике преобладает дрожание, проводя дифференциальную диагностику между эссенциальным тремором и БП, потому что только для идиопатического паркинсонизма будет характерно изменение обонятельных тестов.
Принципы лечения.
В лечении болезни Паркинсона можно выделить три основных направления:
- Нейропротекторная терапия, целью которой является замедлить или остановить дегенерацию нейронов головного мозга. В последние годы экспериментальные и клинические испытания прошли несколько десятков средств, потенциально способных влиять на различные стадии нейродегенеративного каскада гибели клеток (антиоксиданты, антагонисты глутамата, блокаторы кальциевых каналов, противовоспалительные средства, трофические факторы и т.д.), однако пока их эффективность доказать не удалось.
- симптоматическая терапия, позволяющая уменьшить основные симптомы заболевания за счет коррекции возникающего в мозге нейрохимического и нейрофизиологического дисбаланса;
- физическая и социально-психологическая реабилитация.
Медикаментозное лечение.
В настоящее время лечение проводят, ориентируясь главным образом на симптоматический эффект препаратов. На данный момент к числу противопаркинсонических средств, применяемых при болезни Паркинсона, относят 6 групп лекарственных средств:
- препараты, содержащие леводопу (предшественника дофамина) - обеспечивают повышение синтеза дофамина в мозге;
- агонисты дофаминовых рецепторов – стимуляция рецепторов чувствительных к дофамину;
- трициклические антидепрессанты – торможение процесса обратного поглащения (захвата) дофамина пресинаптическими структурами;
- препараты амантадина – стимуляция процесса выброса (высвобождения) дофамина из пресинаптической терминали;
- ингибиторы моноаминооксидазы типа В;
- ингибиторы катехол-О-метилтрансферазы – торможение катаболизма (распада) дофамина;
Поскольку механизм действия препаратов этих групп различен, при необходимости их можно сочетать в рамках комбинированной терапии.
Медикаментозная терапия пациентов с болезнью Паркинсона подбирается индивидуально для каждого клинического случая и зависит от ряда факторов, в том числе от выраженности функциональной недостаточности, формы заболевания, возраста больного, индивидуальной чувствительности к препаратам, фармакоэкономических соображений.
Задачей терапии является восстановление нарушенных двигательных функций при использовании минимальных эффективных доз препаратов. В течение первых месяцев болезни, когда проявления заболевания минимальны и не нарушают повседневной социальной или бытовой активности, лекарственная терапия может не назначаться. В начале лечения обычно прибегают к монотерапии, а в случае снижения ее эффективности при прогрессировании болезни — к комбинированной терапии.
Немедикаментозные методы лечения.
Лечение хронических заболеваний наряду с назначением лекарственных средств требует осуществления мер по социально-психологической поддержке больных. Образовательные программы должны предоставлять больным выборочную информацию о заболевании, необходимую для формирования у них ощущения контроля над болезнью. В комплекс лечения должны входить нейропсихологический тренинг, речевая терапия, лечебная гимнастика.
Регулярные физические занятия, включающие аэробные упражнения, упражнения в изометрическом режиме, на растяжение и координацию, способны, не уменьшая паркинсонических симптомов, улучшить подвижность больных. Важное значение имеет полноценное питание, позволяющее предотвратить снижение веса и утрату мышечной массы. Для осуществления всего комплекса мер по медико-социальной реабилитации больных целесообразно создать специальную службу. Необходима подготовка специально обученных средних медработников, которые координировали бы работу социальных служб, обучали родственников приемам ухода, занимались образованием больных.
Нейрохирургическое лечение.
При неэффективности консервативной терапии, особенно когда выраженные дискинезии не позволяют назначать дозы препаратов леводопы, необходимые для коррекции симптомов болезни Паркинсона, ставится вопрос об оперативном лечении (паллидотомия, таламотомия, вживление внутримозговых стимуляторов в бледный шар, таламус, субталамическое ядро, внутримозговая трансплантация эмбриональной ткани надпочечника или черной субстанции).