Имплантация кардиовертера –дефибриллятора спасает жизнь человека при угрозе внезапной смерти. В статье представлен опыт врачей КБ №1 УД Президента РФ по имплантации таких устройств. Рассматриваются причины внезапной смерти и данные отдаленных наблюдений.
Ежегодно около 250. 000 человек в РФ умирает внезапно от сердечных причин (4). Число данных пациентов имеет тенденцию к нарастанию, что делает данную проблему крайне актуальной в современной медицине.
Под внезапной сердечной смертью (ВСС) понимают ненасильственную смерть, развившуюся моментально или наступившую в течение часа с момента возникновения острых изменений (подразумеваются сердечные причины) в клиническом статусе больного (3).
Среди механизмов ВСС, согласно данным, полученным при проведении холетровского мониторинга ЭКГ у пациентов, умерших внезапно, в подавляющем большинстве случаев (85%) превалируют желудочковые тахиаритмии –желудочковая тахикардия (ЖТ) и фибрилляция желудочков (ФЖ) с последующим развитием асистолии; оставшиеся 15% приходятся на долю брадиаритмий и асистолии (3, 8, 10-11).
Показателями стратификации риска злокачественного течения любой аритмии и определения ее жизнеугрожающего характера в клинической интерпретации следует считать: возникновение обморока, предобморока, головокружения, артериальной гипотензии, прогрессирование проявлений сердечной недостаточности, стенокардию (1-3). Наличие или отсутствие имеющейся структурной патологии сердца может иметь определяющее значение для адаптационных изменений параметров сердечного выброса, а значит и для характера клинического течения (1, 3). У лиц с наличием структурной патологии сердца вероятность ВСС в течение года в 7, 5 выше, чем у пациентов без структурной патологии сердца (2, 3). Среди заболеваний сердца основной причиной ВСС является ИБС, на долю которой приходится до 80% всех случаев (3). Кроме ИБС, ВСС встречается у пациентов с дилатационной (ДКМП) и гипертрофической кардиомиопатиями (ГКМП) (5), аритмогенной дисплазией правого желудочка (АДПЖ), при синдромах Бругада и удлиненного интервала QT, аномалиях развития коронарных артерий и других патологических состояниях (3, 6-8).
Все нозологические единицы полностью описаны в рекомендациях по профилактике внезапной смерти (3).
В течение 2014 года в клинической больнице №1 (Волынская) имплантировано 10 двухкамерных ИКД (Medtrtonic Protecta), 1 однокамерный ИКД (Medtrtonic Maximo), а так же 9 ИКД Medtrtonic Protecta c функцией ресинхронизирующей терапии (CRT-D). (См. Табл 1) Среди пациентов было 17 мужчин в возрасте 55, 7+4, 5 года и 2 женщины 58 и 71 года.
Основанием для имплантации ИКД в подавляющем большинстве случаев (у 14 пациентов) являлась гемодинамически значимая пароксизмальная желудочковая тахикардия, 2 пациента в анамнезе перенесли клиническую смерть вследствие фибрилляции желудочков. Таким образом показания для имплантации ИКД у данных пациентов соответствовали 1 А классу и являлась методом первичной профилактики ВСС. Субстратом болезни у 12 пациентов явилась ИБС, причем 10 из них ранее перенесли инфаркт миокарда, 6-рым проведены операции реваскуляризации миокарда. Один пациент, 26 лет, структурной патологии не имел.
Установка ИКД по поводу вторичной профилактики выполнялась 5 пациентам, все пациенты с ДКМП с сердечным арестом в анамнезе и низкой фракцией выброса.
Среди пациентов с ресинхронизирующей терапией подавляющее большинство составили пациенты с ДКМП -8 человек, 1 пациент был с ИБС; все пациенты имели ХСН на уровне III функционального класса по NYHA, у всех на ЭКГ регистрировалась полная блокада левой ножки п. Гиса.
Все пациенты получали поддерживающую медикаментозную терапию, согласно Национальным Рекомендациям.
Период наблюдения составил от 2-х до 12 месяцев. При этом у 12 пациентов не наблюдалось эпизодов включения терапии ИКД. У одного больного с ИБС в течение 2-х месяцев было зафиксировано 48 разрядов дефибриллятора по поводу ЖТ, что потребовало подбора ААТ (кордарон + бета-блокаторы) в условиях стационара, коррекции сопутствующей патологии - сахарного диабета. У 4-х больных ( из них трех с ИБС, один с ДКМП) были трехкратные разряды в течение от 4-х до 8 месяцев, пациенты наблюдались кардиологами городских стационаров, проводилась коррекция терапии, увеличена доза бета-блокаторов, антагонистов альдостерона. У трех пациентов (два с ДКМП, 1 с ИБС) отмечались эпизоды антитахикардитической стимуляции, также проводилась коррекция терапии бета-блокаторами. Четверо пациентов ( все с ДКМП) с ресинхронизирующей терапией были повторно, в течение года, госпитализированы по поводу декомпенсации ХСН, при мониторировании ЭКГ отмечалась желудочковая экстрасистолия высоких градаций.
Несмотря на небольшую выборку пациентов и относительно непродолжительный срок наблюдения за данными пациентами нами проведен анализ причин повторных госпитализаций. Установлено, что благодаря современным технологиям коррекция основных факторов риска ВСС проводится достаточно эффективно, однако вторичным факторам риска уделяется недостаточное внимание. Так, более взвешенного и тщательного подхода требует подбор доз медикаментозной терапии как антиаритмических, так и гипотензивных препаратов, мало используется препараты ПНЖК ( которые, как известно повышают антифибрилляторный потенциал клетки) ; не уделяется должного внимание таким факторами риска как курение, ожирение, коррекции углеводного обмена; зачастую имеет место повышенный депрессивный фон у данных пациентов, который остается без внимания.
Несомненно, модификация всех факторов риска ВСС требует привлечения более широкого круга специалистов, помимо традиционных кардиолога, аритмолога, интервенционного хирурга, целесообразны (по показаниям) консультации диетолога, эндокринолога, психолога, что позволит, по нашему мнению, повысить эффективность терапии и снизить риск ВСС.
Приводим клинический случай приобретённого синдрома удлинённого интервала QT.
Пациентка Б. , 54 л. , в течение длительного времени страдает ИБС, Артериальной Гипертензией, пароксизмальной формой фибрилляцией предсердий. Постоянно принимала антиаритмическую и гипотензивную терапию ( в т. ч. соталекс). 10. 03 развился пароксизм фибрилляции предсердий, купированный самостоятельно, 11. 03. появилась одышка, затем присоединились боли в области сердца, госпитализирована в ОРИТ КБ №1 с диагнозом: Нестабильная стенокардия.
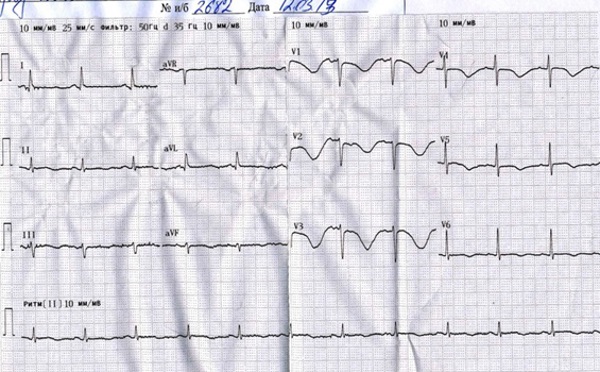
В связи с пароксизмальной формой мерцательной аритмии пациентке был назначен кордарон, что вызвало усугубление удлинения интервала QT:
(См. рис 1)
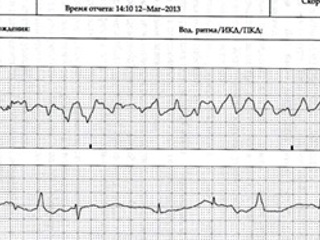
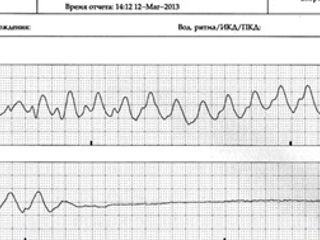
Через короткий промежуток после поступления отмечался эпизод двунаправленной желудочковой тахикардии (ЖТ) по типу «пируэта» («torsade de pointes»), перешедший в эпизод ФЖ с нарушением гемодинамики, проводилась ЭИТ с положительным эффектом; рецидив 12. 03. , также купирован ЭИТ. ( См. Рис 2)
В ходе проведенного обследования, в т. ч. коронароангиография (от 12. 03. 2013) : ПКА сужена в устье на 40%, тип КК правый) и КТ ОГК с контрастированием острая коронарная патология и ТЭЛА были исключены. Коллегиально определена тактика ведения пациентки: т. к. у больной имеет место удлинённый QT (по поводу пароксизмальной форма фибрилляции предсердий ранее принимала соталекс 160 мг х 2 раза), учитывая необходимость антиаритмической терапии для контроля ритма, высокий риск жизнеугрожающих аритмий, а также анамнез больной, решено имплантировать однокамерный ИКД.
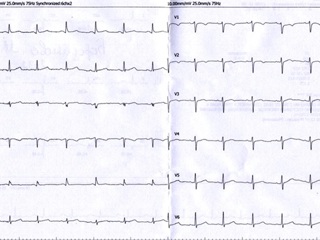
За время лечения состояние больной со значительной положительной динамикой: ангинозные боли и нарушения ритма не рецидивировали, симптомы недостаточности кровообращения и углеводного обмена компенсированы, расширен двигательный режим. На контрольной ЭКГ положительная динамика (См. Рис 3).
Для дальнейшей реабилитации пациентка переведена в реабилитационный центр.
Заключение: в данном случае возникновение двунаправленной желудочковой тахикардии у пациентки с исходно нормальной продолжительностью интервала QT на ЭКГ было обусловлено воздействием лекарств-соталекс, кордарон. При несомненных достоинствах препаратов III класс, они не могут рассматриваться как идеальные противоаритмические средства. При приёме их на ЭКГ регистрируется урежение синусового ритма, удлинение интервала PQ и, самое главное, увеличение продолжительности интервала QT. При повышении продолжительности интервала QT более 550 мс следует предполагать развитие приобретённого синдрома удлинённого интервала QT, что имело место в нашем примере. Зарегистрированная веретенообразная ЖТ, трансформировавшаяся в ФЖ доказывает это положение.
По современным данным, выживаемость у больных с жизнеопасными желудочковыми нарушениями ритма при органических заболеваниях сердца улучшается при применении β-блокаторов, либо препаратов III класса (кордарон, соталол) в основном за счёт антифибрилляторного и антиишемического действия. Однако, во избежание нежелательных проаритмогенного и побочных эффектов медикаментов, больным с врожденным (и приобретенным) удлиненным QT интервалом показана имплантация ИКД.
Наш опыт стратификации риска ВСС указывает на преобладание в данной группе риска больных с ИБС, с жизнеугрожаемыми желудочковыми аритмиями. На втором месте – дилатационная и гипертрофическая КМП, реже встречается врожденная патология проводящей системы сердца.
Необходимо активное выявление групп повышенного риска ВСС и проведение всесторонних профилактических мероприятий, что позволит предотвратить фатальные осложнения у данной категории пациентов.
Ардашев В. Н1. , Бояринцев В. В. 1, Мезенцев П. В. 1, Кубенский Г. Е. 1, Николаева Э. А. 1, Г. Е. , Тарабарина Н. Б. 1, Мелкумова Е. Ю. 1
ФГБУ «Клиническая больница №1» УД Президента РФ
Литература:
- Л. А. Бокерия, А. Ш. Ревишвили, А. В. Ардашев, Д. З. Кочович. Желудочковые аритмии (современные аспекты консервативной терапии и хирургического лечения). ГВКГ им. Н. Н. Бурденко, МЕДПРАКТИКА-М, Москва, 2002. 1-2
- М. С. Кушаковский. Аритмии сердца. Руководство для врачей. Санкт-Петербург, «Фолиант», 1999. 1-4
- Национальные рекомендации по определению риска и профилактики внезапной сердечной смерти– М.: ИД «Медпрактика-М», 2013, стр 8-35
- Центральная база статистических данных Федеральной службы государственной статистики, 2010 год (www. gks. ru/dbscripts/Cbsd)
- Юзвинкевич С. А. Электрокардиотерапия гипертрофической кардиомиопатии. Клиническая аритмология, под ред. проф. Ардашева
А. В. М.: МЕДПРАКТИКА-М; 2009: 532–547
- Bayes de Luna A, Coumel P, Leclercq JF. Ambulatory sudden cardiac death: mechanisms of production of fatal arrhythmia on the basis of data from 157 cases. Am Heart J 1989; 117: 151–159.
- Panidis IP, Morganroth J. Sudden death in hospitalized patients: cardiac rhythm disturbances detected by ambulatory electrocardiographic monitoring. J Am Coll Cardiol. 1983; 2 (5): 798–805
- Priori SG, Aliot E, Blшmstrom-Lundqvist C et al. Task Force on Sudden Cardiac Death, European Society of Cardiology. Summary of recommendations. Eur Heart J 2001; 22: 1374–450
- Leclercq JF, Coumel P, Maison-Blanche P et al. [Mechanisms determining sudden death. A cooperative study of 69 cases recorded using the Holter method]. Arch Mal Coeur Vaiss. 1986; 79 (7): 1024–33.
- Zipes DP, Wellens HJJ. Sudden cardiac death. Circulation 1998; 98: 2334–2351.
- Zipes DP, Camm AJ, Borggrefe M et al. ACC/AHA/ESC 2006 Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death–Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Develop Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death). J Am Coll Cardiol 2006; 48: 1064–110
30 марта 2015 г.
Ещё больше полезной информации на нашем Телеграм-канале