Данная статья посвящена клиническому случаю лечения пациента с внутрисуставным переломом дистального метавпифиза большеберцовой кости. Показаны предоперационное планирование, ход операции и результат лечения
Лечение пациентов с внутрисуставным переломом дистального метаэпифиза болыпеберцовой кости — пилона - сложная задача даже для опытного травматолога. Среди причин высокоэнергетичных переломов пилона лидирующую позицию занимают падение с высоты (44-49,1%) и дорожно-транспортные происшествия (20,4־ 27%) [1, 4].
Частота встречаемости переломов пилона составляет 7-10 % от всей скелетной травмы, около 2% от переломов нижних конечностей и 9% в структуре переломов большеберцовой кости. Данная патология преобладает среди мужчин (57—65%) трудоспособного возраста [2-4].
Материалы и методы
Истории болезни, рентгенограммы до и послеоперации, данные КТ перед операцией. Результаты объективного исследования пациента.
Клиническое наблюдение
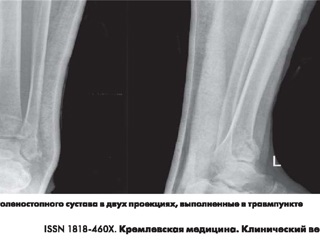
П а ц и е н т М., 39 лет, получил травму в быту при падении с лестницы высотой 1,5 м, ударив- шись левой нижней конечностью. С места травмы доставлен в травмпункт, где выполнена рентгенография левого голеностопного сустава. Выполнена иммобилизация задней гипсовой лонгетой. Для дальнейшего обследования и лечения госпитализирован в КБ №1. При поступлении лонгета разведена. Кожный покров области голени и голеностопного сустава цел, чист, без признаков воспаления. Отмечается отек мягких тканей в зоне перелома. Состояние мягких тканей соответство- вало 0 степени по классификации H.G. Tscheme.
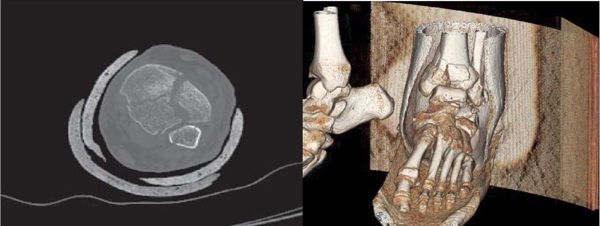
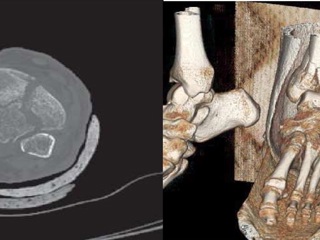
По данным компьютерной томографии (КТ) левого голеностопного сустава отмечается оскольчатый внутрисуставной перелом дистального эпиметафиза большеберцовой кости с угловым сме- щением костного отломка длиной до 15 мм по передней поверхности, открытым кпереди. Перелом наружной лодыжки со смещением отломков (рис. 2).
После предварительной подготовки пациенту выполнены операции: открытая репозиция, остеосинтез дистального метаэпифиза большеберцовой кости и наружной лодыжки левой голени пластинами и винтами.
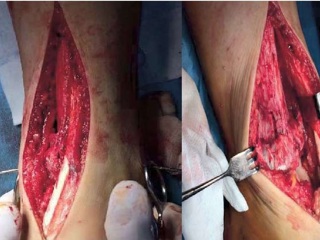
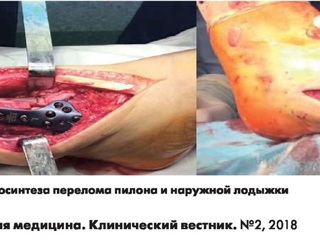
Под спинальной анестезией в положении больного на спине обработано операционное поле. Левая нижняя конечность уложена на валик. Разрез по передневнутренней поверхности левой голени длиной 15 см, переходящий на передний отдел стопы - рассечены кожа, клетчатка, фасция, мышцы, мягкие ткани над проекцией дистального отдела большеберцовой кости. Полость голеностопного сустава вскрыта. При ревизии места перелома центральная часть расколота на три части, медиальный отдел с внутренней лодыжкой размером 3x4x2см смещен кверху и кзади, развернут, продольный раскол диафиза проходит от суставной поверхности кверху на 6 см. Средний отдел сустав- ной поверхности большеберцовой кости смещен кверху. Наружный отдел большеберцовой кости — отломок смещен кверху и кпереди (рис. 3).
Смещенные фрагменты суставной поверхности репонированы. Дефект после устранения импрессии заполнен гранулами «Остеоматрикс».Произведен остеосинтез большеберцовой ко- сти дистальной тибиальной латеральной предизог- нутой титановой пластиной с угловой стабильно- стью и блокированными винтами «KONIGSEE». Также выполнен остеосинтез наружной лодыжки пластиной +orthopedics» (рис. 4).
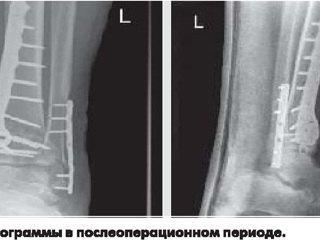
В послеоперационном периоде оперированная нижняя конечность уложена на шину Веллера. На следующий день после операции выполнены рентгенограммы голеностопного сустава в двух проекциях (рис. 5).
Пациенту проводились противовоспалительная, антибактериальная, обезболивающая терапия, комплексная профилактика тромбоэмболических осложнений, асептические перевязки, активизация. Выполнена иммобилизация задней гипсовой лонгетой до снятия швов. Пациент активиирован с первого дня после операции с костылями без нагрузки на оперированную нижнюю конечностъ. Движения в голеностопном суставе разрешены на третий день с момента операции, упражнения по 10-15 мин по 3-5 раз в день с постепенным увеличением повторений. Послеоперационные раны зажили первичным натяжением, без особенностей. Швы сняты на 16-е сутки после операции. Нагрузка на оперированную нижнюю конечностъ была исключена в течение 8 нед, с 9-й недели после операции была разрешена частичная нагрузка в течение 2 нед. Полная нагрузка на оперированную нижнюю конечность разрешена с 10-й недели после операции.
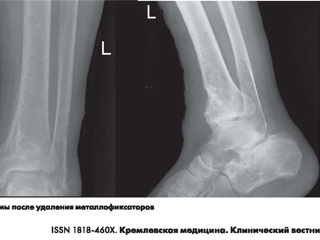
Спустя 12 мес после операции пациент госпитализирован в плановом порядке для удаления металлофиксаторов. При осмотре состояние падиента удовлетворительное. Кожный покров области голеностопного сустава цел, чист, без признаков воспаления. Послеоперационные рубцы нежно-розового цвета. Отека области голеностопного сустава и стопы нет. Движения в голеностопном суставе в пределах физиологической нормы. Болевой синдром не беспокоит, пациент активно занимается физкультурой, переносит длительные нагрузки на ногах. На рентгенограмммах сросшийся перелом дистального метаэпифиза большеберцовой кости и наружной лодыжки в условиях металлоостеосинтеза. Признаков артроза нет.
Пациент подготовлен к оперативному лечению амбулаторно. В день госпитализации выполнено оперативное лечение. По старому послеоперационному рубцу с иссечением последнего выполнен доступ к металлофиксаторам, произведено удаление пластин и винтов. Рентгенологически и клинически перелом сросся (рис. 6).
В послеоперационном периоде пациенту производилась иммобилизация ортезом 3 нед. Движения в голеностопном суставе начаты на 3-и сутки после операции. Пациент активизирован с первого дня после операции с тростью с незначительным ограничением нагрузки на оперированную нижнюю конечность. Послеоперационные раны зажили первичным натяжением, без особенностей. Швы сняты на 14-е сутки после операции.
Результаты и обсуждение
Проведен анализ результатов лечения пациента с переломом пилона левой большеберцовой кости с момента начала заболевания до полной активизации пациента, а также после удаления металлофиксаторов через год после оперативного лечения. Результаты лечения признаны удовлетворительними ввиду отсутствия болевого синдрома, отека, осложнений со стороны послеоперационных ран, удовлетворенности пациента. Достигнуты консолидация перелома, подтвержденная рентгенологически и клинически, полноценная функциональная и социальная реабилитация пациента.
Выводы
- Лечение переломов пилона требует тща- тельной предоперационной подготовки, учиты- вающей оценку состояния мягких тканей и ана- лиз данных компьютерной томографии о харак- тере перелома.
- Применение погружного остеосинтеза с фиксацией пластиной и винтами может применяться у пациентов с хорошим состоянием мягких тканей приводить к хорошим отдаленным результатам лечения.
9 мая 2019 г.
Источник: http://kremlin-medicine.ru/index.php/km/issue...
Ещё больше полезной информации на нашем Телеграм-канале